Hôpital Georges-Pompidou
Première mondiale : comment fonctionne le coeur artificiel
Pour la première fois au monde, un coeur artificiel a été implanté chez l'homme. L'intervention a eu lieu à l'hôpital Georges-Pompidou à Paris, sur un patient souffrant d'insuffisance cardiaque terminale.
C’était une première mondiale et en plus française ! Un cœur artificiel total a été implanté chez un homme de 75 ans, le 18 décembre dernier, à l’hôpital européen Georges Pompidou (HEGP), à Paris. Mis au point par le Pr Alain Carpentier, le cœur artificiel total a été conçu par la société italienne Carmat. L'aboutissement de 25 années de recherche. Cette prothèse pourrait constituer une alternative aux greffes cardiaques. " Cette première implantation s’est déroulée de façon satisfaisante, la prothèse assurant automatiquement une circulation normale à un débit physiologique ", indiquait hier la société Carmat dans un communiqué. Trois autres patients devraient prochainement être opérés. A cette occasion, pourquoidocteur a réussi à interroger le Pr Christian Latrémouille, chirurgien cardiaque à l’HEGP, celui qui a implanté le 1er cœur artificiel au monde sur un homme. A notre micro, ce dernier ne cachait pas sa grande fierté et confiait l'émotion présente dans le bloc opératoire pendant l'intervention. Mais alors, comment fonctionne ce coeur artificiel, et quels sont les patients qui vont pouvoir bénéficier de cette invention extraordinaire.
La meilleure réponse aux insuffisants cardiaques en phase terminale
Comme l'explique la société CARMAT dans un communiqué de presse mis en ligne hier, ce projet de cœur artificiel, " le plus performant au monde ", constitue aujourd'hui la seule réponse crédible à tous les cas d’insuffisance cardiaque avancée en phase terminale.
On parle d’insuffisance cardiaque lorsque le cœur n’arrive plus à assurer sa fonction essentielle de pompe du sang et d’irrigation de tous les autres organes. Les causes principales sont les maladies coronaires et l’hypertension artérielle. Les complications les plus fréquentes sont les troubles du rythme, les accidents thromboemboliques (formation de caillots) et l’insuffisance rénale. Il s’agit d’une maladie sévère, progressive et souvent fatale. Près de la moitié des patients décèdent dans l’année qui suit la première hospitalisation.
A ce jour, plus de 20 millions de patients sont concernés par cette maladie en Europe et aux États-Unis. Alors, grâce à la poursuite du développement de son cœur artificiel total, CARMAT a pour ambition de pallier le manque notoire de greffons dont sont victimes aujourd'hui des dizaines de milliers de personnes souffrant d’insuffisance cardiaque avancée.
Comment fonctionne ce coeur artificiel
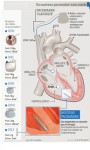
La prothèse créée par les ingénieurs de CARMAT comprend 2 cavités ventriculaires droite et gauche, chacune étant séparée par une biomembrane souple en 2 volumes, un pour le sang, un pour le liquide d’actionnement. Un sac externe souple contient le liquide d’actionnement et bat au rythme cardiaque.
Par actionnement hydraulique via deux groupes moto-pompes miniatures, le liquide d’actionnement déplace cette biomembrane en reproduisant le mouvement de la paroi ventriculaire du cœur humain lors de la contraction. Ce mouvement provoque l’admission et l’éjection du sang dans des conditions optimales : mouvement habituel, contact seulement avec des matériaux biologiquement compatibles.
Enfin, un dispositif électronique intégré régule le fonctionnement de la prothèse en fonction des besoins des patients à partir d’informations données par des capteurs et traitées par un microprocesseur. (voir la vidéo ci-dessous)
Les exigences de cette innovation
Tous les implants et appareils d’assistance ou de substitution d’organes en contact avec le sang posent le problème essentiel de leur hémocompatibilité, ce qui peut générer la destruction des hématies (hémolyse) ou activer la chaîne de coagulation (thrombose) qui entraîne la formation d’un caillot obturant un vaisseau sanguin et provoquer une embolie pulmonaire ou un accident vasculaire cérébral. Mais avec ce 1er coeur artificiel total, CARMAT a réussi à reproduire le mouvement physiologique d’éjection par la membrane, mimant la contraction ventriculaire et assurant le vidage des ventricules à chaque cycle. Et pour parfaire cette hémocompatibilité, ces ingénieurs ont utilisé des biomatériaux synthétiques et biologiques microporeux permettant un recouvrement protéique continu adhérant sur l’ensemble des surfaces en contact direct avec le sang. Ce coeur artifciel est aussi le seul dispositif utilisant des valves biologiques ayant démonté leur faible thrombogénicité à long terme.
Par ailleurs, la société italienne a réussi la pari de la compatibilité anatomique. CARMAT a ainsi optimisé la forme de son cœur biomimétique et miniaturisé tous les sous-ensembles de la régulation médicale pour les intégrer à la prothèse, tout en conservant un volume d’éjection physiologique, même en cas d’effort soutenu.
En outre, le pari de l'autonomie a également été relevé. CARMAT est à présent en mesure d'offrir au patient , un confort, une qualité de vie et un rythme de vie normal grâce à une autonomie très large dans un système léger et porté, soit au minimum 12 heures dans au maximum 3 kg grâce à une énergie compacte et renouvelable.
Enfin, la dernière prouesse réalisée par le Pr Carpentier, et les ingénieurs de CARMAT, est celle de l'adaptation physiologique. Elle n'est pas des moindres. Ainsi, ce coeur artificiel réagit à ces besoins physiologiques en reproduisant, à l’aide d’algorithmes propriétaires, le réponse du cœur naturel, notamment en maintenant la pression aortique pour assurer en permanence une perfusion satisfaisante des organes. Cette innovation parvient aussi à ajuster le débit et la fréquence à l’activité pour éliminer l’inconfort lié à des paramètres fixes.
Au final, au lendemain de l'intervention, les principaux protagonistes de cette prouesse restent toutefois prudents. " Nous nous réjouissons de cette première implantation, mais il serait bien entendu prématuré d’en tirer des conclusions car il s’agit d’une seule implantation et d’un délai post-chirurgical encore très court, " conclut Marcello Conviti, le Directeur Général de CARMAT.